Compreendendo o TDAH em mulheres e superando estereótipos
Fonte: https://www.rapoportpsychological.com/
Quando pensamos em TDAH, a imagem imediata que vem à mente é frequentemente a de uma criança inquieta. Essa criança é provavelmente um menino que luta para se concentrar nas tarefas em questão. No entanto, essa visão estreita ignora um grupo significativo e vulnerável: as mulheres. O TDAH em mulheres tem sido uma luta silenciosa há muito tempo, com muitos casos não reconhecidos e não tratados. Isso resulta de vários fatores, como diferenças na apresentação dos sintomas e expectativas culturais. Mas não se preocupe, pois estamos aqui para fazer a diferença e ajudar a aumentar a conscientização sobre esse problema candente. Vamos começar entendendo o que torna o TDAH diferente quando se trata de mulheres.
A face única do TDAH em mulheres
O TDAH em mulheres geralmente passa despercebido. Por quê? Os sintomas podem ser muito diferentes do comportamento hiperativo estereotipado comumente visto em meninos. Ao contrário de seus colegas homens, mulheres com TDAH apresentam sintomas que são internalizados e menos visíveis, tornando suas lutas menos aparentes para o mundo exterior.
Nas mulheres, o TDAH muitas vezes permanece oculto, confundido com depressão ou condições semelhantes, passando despercebido no diagnóstico.
Estatísticas revelam uma tendência preocupante: embora o TDAH afete ambos os sexos, meninos são diagnosticados em mais que o dobro da taxa de meninas. Essa disparidade continua na idade adulta. A prevalência de TDAH entre adultos nos EUA é estimada em 4,4%, com um número significativo de mulheres afetadas não sendo tratadas ou não diagnosticadas.
Nos EUA, a prevalência geral de TDAH em mulheres quase alcançou a dos homens, fechando uma lacuna que existe há décadas. No entanto, meninas ainda são diagnosticadas com TDAH em pouco menos da metade da taxa de meninos. Infelizmente, essa lacuna significativa afeta a maior parte de suas vidas até a idade adulta. Acredita-se que os sintomas de desatenção prevalentes em mulheres e meninas sejam a causa desse subdiagnóstico. Por serem menos perturbadores, muitas vezes passam despercebidos por pais, professores ou até mesmo profissionais de saúde.
Por que o diagnóstico geralmente chega tarde
O processo de diagnóstico de TDAH vem com muitos obstáculos, particularmente para mulheres. Os tipos de sintomas, como a predominância de traços desatentos sobre os hiperativos, combinados com vieses na assistência médica e a ausência de pesquisa de TDAH focada em mulheres, contribuem para esse desafio.
Infelizmente, a expectativa social de que as mulheres realizem multitarefas e administrem vários papéis da vida perfeitamente só agrava o problema. Em Nova York, onde a competição é acirrada e os riscos são altos, esses desafios podem impedir que as mulheres busquem a ajuda de que precisam. Na verdade, em vez de recorrer a profissionais, muitas mulheres aceitarão esses desafios como uma parte normal de ser mulher.
Reconhecendo os sinais do TDAH
Identificar TDAH em mulheres é frequentemente complicado pela sobreposição de sintomas e sinais de problemas de saúde mental, como ansiedade ou depressão. As mulheres tendem a vivenciar o TDAH de forma diferente dos homens, com sintomas que são menos sobre hiperatividade física e mais sobre o que está acontecendo internamente.

Entre os sintomas comuns do TDAH em mulheres, destacam-se as dificuldades de concentração, que impactam significativamente a vida diária.
Entender e reconhecer os seguintes sinais pode ser o passo mais importante para receber um diagnóstico adequado:
-
Dificuldade em se concentrar em tarefas ou concluir projetos.
-
Sentimentos frequentes de sobrecarga ou incapacidade de administrar responsabilidades diárias.
-
Tendência a perder coisas ou ter dificuldade de organização.
-
Sentimentos internos de inquietação ou de estar constantemente no limite.
-
Procrastinação crônica e dificuldade em cumprir prazos.
-
Luta contra a autoestima e uma sensação de insucesso.
-
Mudanças repentinas de humor e sensibilidade emocional.
-
Dificuldade em manter relacionamentos sociais.
Reconhecer esses sintomas em si mesmo ou em um ente querido pode ser o primeiro passo para lidar não apenas com o TDAH, mas também com quaisquer problemas de saúde mental concomitantes. Mulheres que geralmente são boas em mascarar suas dificuldades podem achar o reconhecimento desses sinais bastante libertador.
O Caminho para o Diagnóstico: Compreendendo o Processo
O diagnóstico começa com o reconhecimento de que o TDAH pode parecer diferente em mulheres. Os profissionais de saúde, especialmente aqueles familiarizados com as nuances do TDAH em mulheres, desempenham um papel crucial. No entanto, se você reconhecer qualquer um dos sintomas que listamos acima, sugerimos fortemente que procure ajuda profissional.
Por exemplo, você deve saber que a terapia para mulheres em Nova York e Nova Jersey está cada vez mais acessível. Então, encontrar um provedor que entenda o TDAH e como ele se manifesta nas mulheres é possível. O diagnóstico envolve discussões detalhadas sobre os sintomas, seu impacto na vida diária e, frequentemente, uma análise dos comportamentos da infância.
Tratamento e Gestão
O tratamento eficaz para TDAH envolve uma estratégia holística que integra a supervisão de medicamentos com intervenções terapêuticas e de estilo de vida. No entanto, tendo em mente suas propriedades viciantes, é crucial administrar medicamentos para TDAH com cuidado. Dessa forma, você maximizará seus benefícios e evitará lidar com o uso indevido de medicamentos prescritos que podem resultar em sua admissão no Level Up Treatment Lawrenceville, também conhecido como We Level Up Lawrenceville NJ. Claro, isso é mais fácil dizer do que fazer. Como tal, se você se pegar abusando desses medicamentos, procurar ajuda em um centro de reabilitação especializado é fundamental. O We Level Up Lawrenceville NJ oferece tratamento para dependência química nas proximidades de Nova York, então não hesite em pedir ajuda se for o caso.
Além da terapia medicamentosa, métodos terapêuticos como a Terapia Cognitivo-Comportamental (TCC) e a Terapia Comportamental Dialética (DBT) desempenham um papel fundamental. Eles fornecem habilidades essenciais para enfrentamento e regulação emocional. Ao lado, modificações no estilo de vida — incorporando uma dieta balanceada, atividade física regular e estabelecendo rotinas estruturadas — formam uma abordagem holística ao tratamento.
O objetivo principal vai além de apenas tratar os sintomas; ele capacita as mulheres a viver vidas saudáveis e satisfatórias. O apoio da comunidade e os métodos práticos de vida cotidiana fornecidos por grupos e coaching individual são cruciais para garantir que as terapias sejam adaptadas às necessidades únicas das mulheres com TDAH. Essa abordagem navega pelas dificuldades do TDAH, enfatizando o tratamento abrangente e o autoempoderamento, promovendo a resiliência e melhorando o bem-estar.
Lutando contra estereótipos e concepções errôneas
A narrativa social frequentemente pinta o TDAH como um transtorno exclusivo de meninos hiperativos, deixando mulheres e meninas nas sombras, com suas lutas despercebidas e sem solução. Essa negligência não apenas dificulta o diagnóstico e o tratamento precisos do TDAH em mulheres. Além disso, também perpetua uma cultura de silêncio e vergonha em torno da busca por ajuda.

Os grupos de apoio desempenham um papel crucial em oferecer solidariedade e ampliar o debate sobre a conscientização sobre o TDAH.
É por isso que aumentar a conscientização sobre as variadas manifestações do TDAH entre os gêneros é essencial para quebrar essas barreiras. Saber que pedir ajuda não é um sinal de fraqueza, mas um reconhecimento corajoso das próprias necessidades é um passo fundamental em direção à melhora.
Desafiar esses estereótipos e defender uma compreensão mais inclusiva do TDAH nos ajuda a pavimentar o caminho para que as mulheres recebam o reconhecimento e o apoio que merecem. Podemos avançar para desmantelar o estigma falando sobre essa questão candente e constantemente encontrando maneiras de desmascarar os mitos que a cercam. Mais importante, isso encorajará mais mulheres a abraçar sua neurodiversidade como parte de sua individualidade única e não como uma falha a ser escondida.
Capacitando mulheres com TDAH para prosperar
Empoderar mulheres com TDAH envolve mais do que apenas gerenciar os sintomas. Além disso, é promover um ambiente onde elas possam prosperar e ser elas mesmas. Entender o TDAH em mulheres é o primeiro passo para quebrar estereótipos e construir uma comunidade de apoio que reconheça a importância do cuidado individualizado. Ao adotar uma abordagem abrangente ao tratamento e enfatizar o papel do autocuidado , as mulheres com TDAH podem navegar seus desafios com confiança. Esse empoderamento permite que elas desbloqueiem todo o seu potencial, transformando obstáculos em crescimento pessoal e oportunidades de sucesso.
ANEXO:
Estatísticas e fatos sobre TDAH (2024): Quão comum é o TDAH?
Destaques do relatório:
- 9,3% ou 5,64 milhões de crianças têm TDAH , afetando crianças mais velhas (12 a 17 anos) mais em 12% [ 24 ].
- 4,4% ou 10,5 milhões de adultos americanos têm TDAH . A condição afeta aqueles entre 35 e 44 anos a mais em 4,6% [ 14 ].
- O TDAH é mais comum entre meninos com 12,7% e homens adultos com 5,4% do que entre meninas com 5,6% e mulheres adultas com 3,2% [ 14 ] [ 24 ].
- Crianças que passam mais tempo em frente a uma tela apresentam um risco maior de TDAH de 10,5% [ 26 ].
- 64% das crianças com TDAH também têm pelo menos um problema de saúde mental [ 21 ].
- Apenas 3 em cada 4 crianças americanas recebem tratamento para TDAH [ 21 ].
- 80% dos adultos com TDAH também sofrem de pelo menos um problema de saúde mental [ 13 ].
- Apenas 10,9% dos adultos com TDAH recebem alguma forma de tratamento para TDAH [ 14 ].
- O TDAH não tratado aumenta o risco de transtorno por uso de substâncias em 100% em adolescentes e 58% em adultos [ 34 ].
- 65% a 75% dos pacientes com TDAH apresentam melhora dos sintomas com estimulantes como anfetaminas [ 16 ].
- 75% das crianças com TDAH melhoraram com terapia de modificação comportamental [ 25 ].
- 15% dos pacientes adultos com TDAH que usam cannabis medicinal conseguiram parar de tomar seus medicamentos para TDAH [ 11 ].
Os Centros de Controle e Prevenção de Doenças definem o TDAH como um dos transtornos neurodesenvolvimentais mais comuns. Os sintomas geralmente começam na infância e persistem até a idade adulta [ 22 ].
O TDAH afeta as crianças de diferentes maneiras. No entanto, os sintomas do TDAH ou transtorno do déficit de atenção e hiperatividade geralmente incluem:
- Incapacidade de focar e prestar atenção, geralmente acompanhada de inquietação e inquietação
- Incapacidade de controlar comportamentos impulsivos, muitas vezes resultando em riscos desnecessários
- Hiperatividade
- Dificuldade em fazer amigos ou se relacionar com as pessoas
As causas do transtorno de déficit de atenção e hiperatividade incluem:
- Genética
- Traumatismo e lesão cerebral
- Parto prematuro
- Baixo ganho de peso
- Fatores ambientais (exposição a produtos químicos, álcool e tabaco)
Dependendo da gravidade do TDAH, esse transtorno pode afetar a vida cotidiana da pessoa.
Quão comum é o TDAH?
Mais de 1 em cada 11 crianças tem transtorno de déficit de atenção e hiperatividade [ 24 ].
As estimativas de prevalência de TDAH mostram que quase 1 em cada 22 adultos americanos tem TDAH [ 14 ].
Prevalência de TDAH em crianças
Nos Estados Unidos, o TDAH infantil tem uma taxa de prevalência de 9,3%. Atualmente, afeta 5,64 milhões de crianças entre 3 e 17 anos [ 24 ]. Esses dados são do relatório da Pesquisa Nacional de Saúde Infantil (NSCH) de 2020.
Crianças maiores entre 12 e 17 anos apresentam uma taxa de prevalência maior, de 13,5%. A prevalência de TDAH entre crianças menores (4 a 11 anos) é menor, de 7,7% [ 36 ].
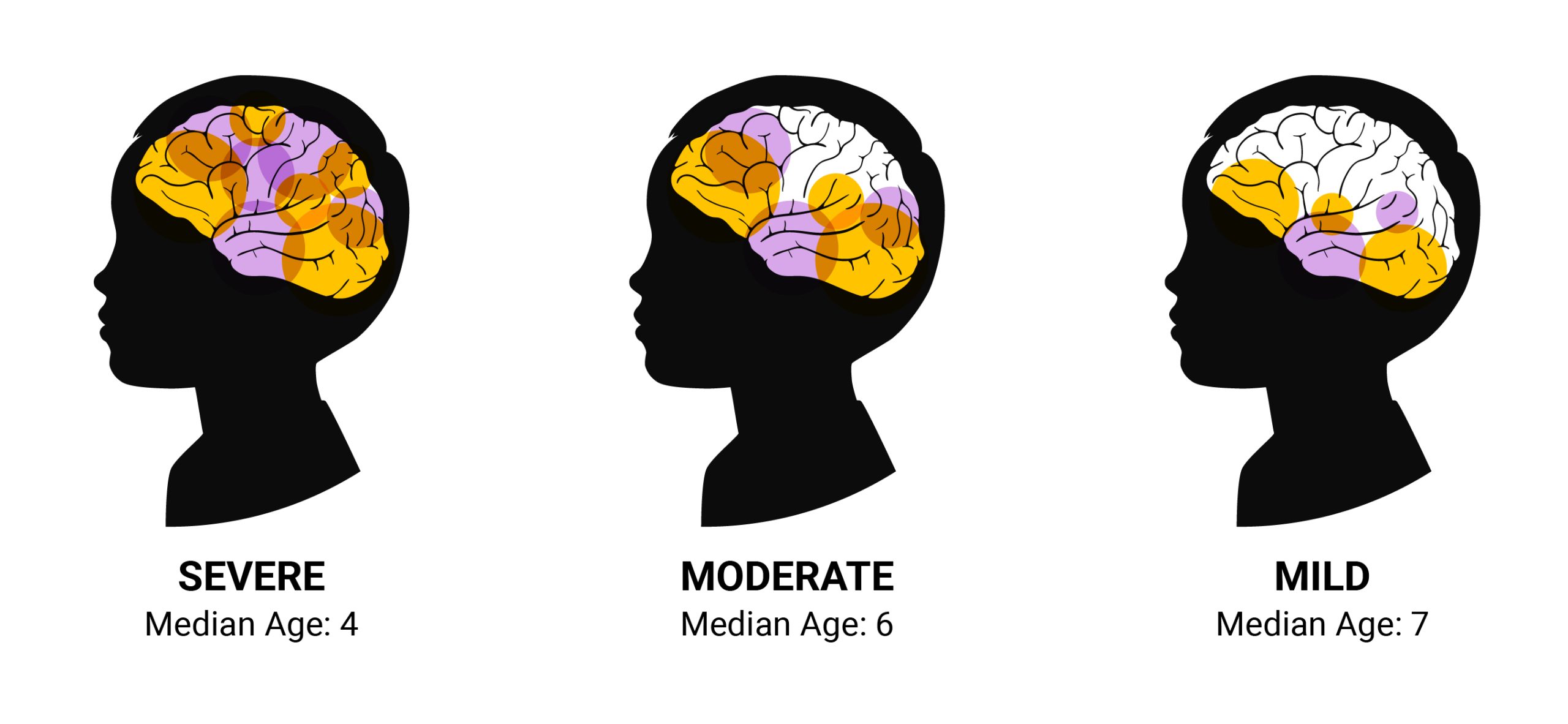
A idade média de início dos sintomas de TDAH em crianças é de seis anos. Quanto mais jovem for a idade de início, mais graves serão os sintomas de TDAH que se desenvolverão [ 23 ].
Para TDAH grave, a idade média do diagnóstico é de quatro anos. Para TDAH moderado e TDAH leve, é de seis e sete anos, respectivamente [ 23 ].
Prevalência de TDAH em adultos
O TDAH em adultos (18 a 44 anos) tem uma taxa de prevalência atual de 4,4%, afetando 10,5 milhões de adultos [ 14 ].
O TDAH tende a diminuir conforme a criança cresce até a idade adulta. A hiperatividade se transforma em uma inquietação interna que observadores casuais não conseguem notar facilmente.
Por exemplo, uma criança diagnosticada com TDAH pode ter algumas dificuldades em manter amigos. Ela também pode ter o hábito de interromper conversas constantemente. Na idade adulta, o comportamento do TDAH pode se manifestar de forma diferente. Pode ser verificar constantemente as horas, esquecer de pagar as contas ou se divorciar.
Cerca de 50% das crianças diagnosticadas com TDAH superam os sintomas [ 2 ].
Cerca de um terço mantém o diagnóstico de TDAH na idade adulta [ 23 ].
O TDAH está aumentando em prevalência?
De 8,9% em 2016, o TDAH infantil aumentou para 9,3% em 2020 [ 24 ].
Estatísticas sobre TDAH na infância mostram que sua prevalência aumentou ao longo dos anos [ 24 ].
Comparado ao TDAH infantil, faltam mais pesquisas sobre o TDAH adulto. No entanto, um estudo divulgado em 2019 lançou alguma luz sobre a crescente taxa de prevalência do TDAH adulto.
Os registros de 2007 a 2016 do Kaiser Permanente Northern California foram analisados. Os pesquisadores descobriram que a taxa de prevalência de TDAH em adultos aumentou de 0,43% em 2007 para 0,96% em 2016. A taxa de prevalência quase dobrou em um período de 10 anos [ 6 ].
Por que a prevalência do TDAH aumentou?
Vários fatores contribuem para o aumento da taxa de prevalência de TDAH no país:
- Mais médicos reconhecem esse distúrbio neurológico e seus sintomas.
- Agora estamos mais conscientes e aceitamos o diagnóstico de TDAH.
- O estigma em torno do diagnóstico de TDAH diminuiu.
- Agora temos melhor acesso a cuidados médicos. Isso resultou em melhores métodos de diagnóstico da condição. Também aumentou as taxas de sobrevivência de bebês prematuros e de baixo peso ao nascer. Ambos são fatores que aumentam o risco de TDAH.
- Fatores ambientais como alto tempo de tela e uso excessivo dela também desempenham um papel.
Crianças que passam mais tempo em frente às telas têm maior risco de desenvolver sintomas de TDAH do que aquelas que não passam.
Maior tempo de tela aumenta o risco de TDAH
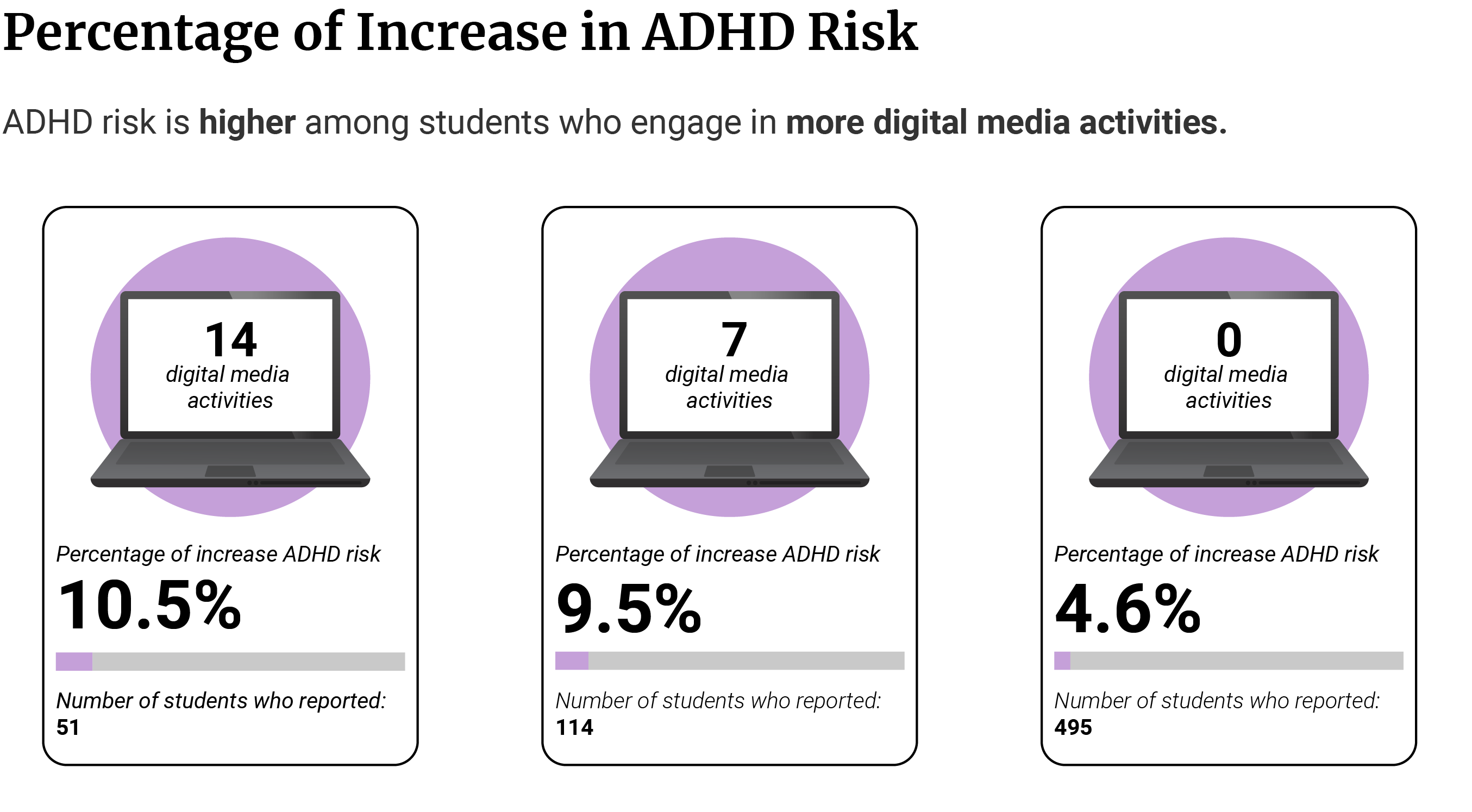
Crianças que se envolveram mais em 14 atividades de mídia digital apresentaram uma prevalência de sintomas de TDAH maior, de 10,5% [ 26 ].
Aqueles que se envolveram em 7 das 14 atividades de mídia digital têm uma prevalência de sintomas de TDAH de 9,5% [ 26 ].
Aqueles que não se envolveram em nenhuma das 14 atividades de mídia digital têm uma prevalência de sintomas de TDAH de 4,6% [ 26 ].
Algumas das atividades de mídia digital no estudo incluíram:
- Verificando plataformas de mídia social
- Navegar, curtir, comentar e compartilhar
- Transmissão de filmes e música
- Bate-papo e videoconferência
- Jogando jogos online
- Lendo blogs
- Compras on-line
Das 14 atividades de mídia digital, mais da metade são ativas em plataformas de mídia social.
54,1% verificam plataformas de mídia social e 52,1% enviam mensagens de texto [ 26 ].
53,5% interagem ativamente e compartilham postagens de outras pessoas ou postam as suas próprias [ 26 ].
42,9% navegam e assistem a vídeos online. 38,5% transmitem música e 25,2% transmitem filmes [ 26 ].
33,3% jogam online sozinhos ou com outras pessoas [ 26 ].
10,1% navegam ou compram online [ 26 ].
Quem é mais afetado pelo TDAH (faixa etária)?
O TDAH afeta adolescentes de 12 a 17 anos a mais, em 12%. Dados do NSCH de 2020 mostram que 2,99 milhões de adolescentes têm TDAH [ 24 ].
O TDAH afeta menos crianças de três a cinco anos, com 2,3%. Cerca de 0,28 milhões de crianças dessa faixa etária atualmente têm TDAH [ 24 ].
A taxa de prevalência de crianças e adolescentes diagnosticados com TDAH aumenta com a idade.
Quanto ao TDAH em adultos, ele afeta mais adultos entre 35 e 44 anos, com 4,6% [ 14 ]. Os dados vieram de um estudo de 2001-2003 sobre adultos americanos.
No entanto, uma revisão global de 2020 mostra que a taxa de prevalência de TDAH em adultos diminui com a idade.
O TDAH persistente em adultos afeta indivíduos de 18 a 24 anos mais de 5,05%. Pessoas mais velhas com 60 anos ou mais têm uma taxa de prevalência menor de 0,77% [ 28 ].
Quem é mais afetado pelo TDAH (gênero e raça)?
O TDAH afeta mais os meninos, com 12,7%, do que as meninas, com 5,6%. A pesquisa de 2020 do NSCH mostra que há 3,96 milhões de meninos e 1,68 milhões de meninas com TDAH [ 24 ].
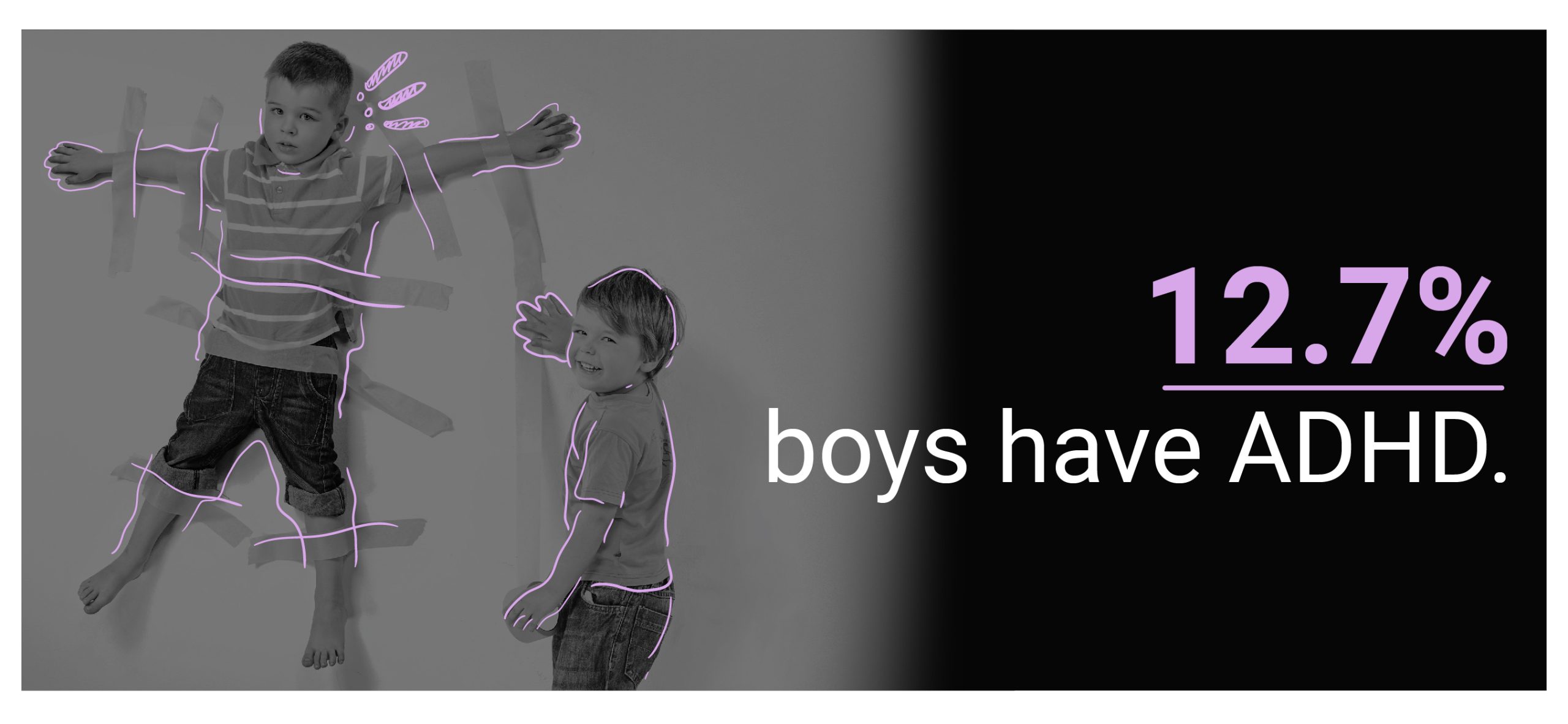

10,5% das crianças brancas não hispânicas têm TDAH do que 2,1% das crianças asiáticas não hispânicas. Existem cerca de 3,17 milhões de crianças brancas não hispânicas com TDAH. As crianças asiáticas não hispânicas diagnosticadas com TDAH são cerca de 0,06 milhões [ 24 ].
O TDAH em adultos também afeta mais homens (5,4%) do que mulheres (3,2%) [ 14 ].


Há mais adultos brancos não hispânicos com TDAH (5,4%) do que adultos negros americanos não hispânicos (1,9%) [ 14 ].
Estatísticas de TDAH em crianças recebendo tratamento
Apenas cerca de 3 em cada 4 crianças americanas recebem tratamento para os sintomas de TDAH [ 21 ].
76,9% recebem tratamento para TDAH. 23% não recebem qualquer forma de tratamento para TDAH [ 9 ].
Dos que receberam tratamento para TDAH, 30,3% receberam apenas medicamentos para TDAH. 14,9% receberam apenas tratamento comportamental [ 9 ].
31,7% receberam ambos os tipos de tratamento para TDAH [ 9 ].
9 em cada 10 crianças diagnosticadas com TDAH também recebem apoio escolar [ 21 ].
6 em cada 10 recebem formação em competências. Isto inclui formação em competências sociais e intervenções entre pares [ 21 ].
Quantas crianças têm TDAH e outros transtornos?
64% ou quase 2 em cada 3 crianças com TDAH sofrem de pelo menos um outro transtorno psiquiátrico [ 21 ].
52% deles apresentam problemas de comportamento ou conduta [ 21 ].
33% também sofrem de um transtorno de ansiedade e 17% têm depressão [ 21 ].
14% têm diagnóstico de transtorno do espectro autista [ 21 ].
1% das crianças com TDAH têm síndrome de Tourette [ 21 ].
Estatísticas de TDAH em adultos recebendo tratamento
Apenas 10,9% dos adultos com TDAH recebem tratamento para TDAH [ 14 ].
85,8% ou mais de 4 em cada 5 adultos com TDAH não relataram sintomas significativos de TDAH [ 14 ].
Comparados ao transtorno da infância, seus sintomas de TDAH são mais leves. Sua hiperatividade, falta de foco, desatenção ou comportamento impulsivo se tornam mais controlados.
Quantos adultos têm TDAH e outros transtornos?
80% dos adultos diagnosticados com TDAH também apresentam outros transtornos comórbidos [ 13 ].
5,1% a 47,1% também apresentam transtorno bipolar [ 13 ].
18,6% a 53,3% têm depressão, enquanto 50% têm um comprometimento ou transtorno de ansiedade [ 13 ].
50% apresentam transtornos de personalidade. 25% também apresentam dois ou mais tipos de transtornos de personalidade [ 13 ].
Transtornos de personalidade em adultos com TDAH ocorrem mais entre pessoas encarceradas.
Um estudo mostra que 96% deles têm um transtorno de personalidade de comportamento antissocial [ 13 ].
74% têm transtorno de personalidade borderline. 74% também têm transtorno de personalidade paranóica [ 13 ].
Estatísticas de TDAH não tratado
O TDAH não tratado apresenta mais riscos ao longo da vida do que o TDAH tratado. Indivíduos com TDAH não diagnosticado e não tratado muitas vezes lutam para [ 10 ]:
- Controlar seus humores e emoções, resultando em problemas sociais e de relacionamento
- Terminar a escola, resultando em problemas de emprego. Isso inclui escolhas ruins de carreira e baixa renda. Cumprir prazos ou se dar bem com colegas de trabalho se torna difícil.
- Manter relacionamentos, resultando em um sistema de apoio ruim. Isso pode aumentar o risco de comportamentos perigosos. Isso inclui abuso de drogas e álcool, problemas com jogos de azar e escolhas sexuais arriscadas. Acidentes e crimes também são muito comuns entre aqueles com TDAH não tratado.
Riscos do TDAH não tratado em crianças e jovens adultos
Entre as crianças com TDAH, aquelas que não são tratadas têm uma taxa três a quatro vezes maior de desenvolver transtorno de uso de substâncias [ 1 ].
Adolescentes com TDAH não tratado têm maior probabilidade de se automedicar. Isso aumenta o risco de desenvolver abuso de substâncias em 100% [ 34 ]. Os dados vieram de uma apresentação patrocinada pela Smart Kids with Learning Disabilities.
Cerca de 58% das crianças com TDAH não tratado também reprovam na escola. Um estudo até observou que 46% das crianças com TDAH não tratado foram suspensas da escola [ 34 ].
30% ou quase um terço deles não conseguem concluir o ensino médio, em comparação com 10% das crianças sem TDAH [ 34 ].
Elas também têm um risco maior de gravidez indesejada. O risco de contrair uma doença sexualmente transmissível também aumenta.
38% delas tiveram uma gravidez indesejada ou engravidaram alguém, em comparação com 4% da mesma idade sem TDAH [ 34 ].
17% foram infectados com uma doença sexualmente transmissível, em comparação com 4% da mesma idade sem TDAH [ 34 ].
Riscos de TDAH não tratado em adultos
Estatísticas de saúde mostram que os riscos do TDAH não tratado na infância continuam na idade adulta.
74% das pessoas com TDAH não tratada enfrentam resultados piores do que aquelas que recebem ajuda [ 27 ].
78% dos adultos com TDAH não tratado têm maior probabilidade de desenvolver dependência de nicotina [ 34 ].
58% também têm maior probabilidade de usar substâncias ilícitas [ 34 ].
Eles também são mais propensos a distúrbios físicos e mentais.
79% dos adultos que não receberam tratamento para TDAH na infância sofrem de depressão. Eles também lidam com ansiedade e outros problemas crônicos de saúde. Entre os adultos sem TDAH, esses problemas de saúde ocorrem em 51% da população [ 34 ].
Eles também têm duas vezes mais probabilidades de se divorciar do que os seus pares da mesma idade [ 34 ].
As consequências ao longo da vida do TDAH não tratado em adultos também podem levar a crimes e prisão. 25% a 40% dos encarcerados têm TDAH. A maioria dos casos não foi diagnosticada. Eles também não receberam nenhum tratamento para seu comportamento de TDAH [ 33 ].
Tratamento e terapia para TDAH
O tratamento do TDAH consiste em medicamentos e tratamentos comportamentais, incluindo aconselhamento em saúde mental.
O tratamento medicamentoso para TDAH ajuda a estabilizar o desequilíbrio neurotransmissor no cérebro, o que piora o TDAH. A terapia cognitivo-comportamental ensina comportamentos positivos que podem substituir os negativos.
Medicamentos para TDAH
Os estimulantes são os medicamentos mais eficazes para o TDAH e têm uma taxa de resposta de 70% a 80%. 65% a 75% dos pacientes que usam estimulantes para o TDAH apresentaram melhora significativa [ 16 ].
No entanto, 10% a 30% dos que tomam estimulantes não respondem bem ao medicamento. Alguns também desenvolveram efeitos colaterais adversos [ 16 ].
Pacientes que não toleram drogas estimulantes recebem prescrição de medicamentos não estimulantes como a atomoxetina. O início dos efeitos pode ser mais lento do que o dos estimulantes, mas não são viciantes como as drogas estimulantes [ 16 ].
Dos diferentes estimulantes, as anfetaminas produziram o maior benefício para o TDAH. Bupropiona e metilfenidato seguem [ 7 ].
Os não estimulantes mais eficazes incluem clonidina, guanfacina e atomoxetina [ 7 ].
Terapia cognitivo-comportamental para TDAH
75% das crianças que receberam terapia de modificação de comportamento apresentaram melhora significativa em seus sintomas. Cerca de dois terços delas não precisaram de medicamentos para TDAH após o primeiro e o segundo ano de acompanhamento [ 25 ].
A terapia comportamental administrada pelos pais é geralmente a primeira linha de tratamento para TDAH para crianças menores de 6 anos, afirma o CDC. Não só é eficaz na redução dos sintomas, mas também oferece o menor risco de efeitos colaterais [ 35 ].
Os medicamentos para TDAH também podem ser administrados junto com a terapia comportamental. Sua combinação também é um tratamento eficaz para crianças menores de seis anos. No entanto, os benefícios da terapia comportamental superam em muito os medicamentos estimulantes [ 35 ].
Entre os adultos, a terapia de grupo orientada cognitivo-comportamental ajudou a reduzir os sintomas em cerca de 20% em 31% dos participantes [ 15 ].
O treinamento de meditação mindfulness ajudou 30% dos participantes a obter uma redução de 30% nos sintomas [ 15 ].
A terapia metacognitiva de grupo reduziu os sintomas de desatenção em cerca de 30%, em comparação com a psicoterapia de apoio em grupo [ 15 ].
69% dos pacientes adultos que receberam medicamentos para TDAH e terapia cognitiva modificada apresentaram melhora. Eles foram reclassificados para “muito melhorados” e também para “muito melhorados” [ 15 ].
A combinação deles também ajudou a reduzir os sintomas de TDAH em 33% [ 15 ].
Cannabis medicinal e CBD para TDAH
A pontuação de depressão melhorou em 30% para 81% com cannabis medicinal. A pontuação de ansiedade também aumentou em até 27% [ 18 ].
A pontuação da regulação emocional melhorou em 22% a 78%, enquanto a pontuação da desatenção melhorou em 7% a 30% [1 8 ].
Esses dados vieram de um estudo de caso em três homens com TDAH. Ele mostrou que adicionar cannabis ao seu regime de tratamento de TDAH melhorou seus sintomas [ 18 ].
Efeitos da Cannabis Medicinal na Tomada de Medicamentos para TDAH
27% dos pacientes que tomavam altas doses de cannabis medicinal mudaram seu regime de medicação para TDAH. 15% pararam de tomar seus medicamentos para TDAH [ 11 ].
Dos que tomaram doses mais baixas de cannabis medicinal, 6% mudaram o seu regime de medicação para TDAH. 2% pararam de tomar os seus medicamentos para TDAH [ 11 ].
Observação: a dose alta é de 40 g a 70 g por mês, enquanto a dose baixa é de 20 g a 30 g por mês.
Percepção sobre o uso de cannabis para TDAH
25% ou 99 postagens no fórum dizem que a cannabis ajuda no TDAH e melhora os sintomas [ 19 ].
8% ou 31 postagens no fórum dizem que a cannabis para TDAH é mais prejudicial do que benéfica [ 19 ].
5% ou 19 postagens no fórum dizem que a cannabis é benéfica e prejudicial para pessoas com TDAH [ 19 ].
2% ou 7 postagens no fórum dizem que não tem nenhum efeito sobre os sintomas [ 19 ].
Os dados vieram de um estudo de 2016 que analisou fóruns online separados sobre uso de cannabis para TDAH. As postagens falavam sobre os efeitos da cannabis nos sintomas do TDAH.
Entre as pessoas que compartilharam sua opinião ou postaram comentários sobre a cannabis como agente medicinal [ 19 ]:
- 15% dizem que a cannabis é medicinal ou recomendada por profissionais de saúde.
- 5% dizem que a cannabis é melhor que os medicamentos para TDAH, enquanto 3% dizem que não.
62 postagens também mencionaram os efeitos da cannabis em sintomas específicos do TDAH [ 19 ].
74% das postagens dizem que a cannabis reduziu sua desatenção [ 19 ].
16% dizem que reduziu sua hiperatividade [19].
10% dizem que reduz ambos os sintomas [19].
No geral, 59% dos fóruns defenderam os efeitos terapêuticos da cannabis para o TDAH [19].
Não temos estudos detalhados suficientes que se concentrem na cannabis medicinal, especialmente no CBD, e no transtorno do déficit de atenção e hiperatividade. Também não temos estudos sobre os efeitos da cannabis medicinal na saúde das crianças. No entanto, estudos mostraram que eles ajudam a tratar muitos sintomas associados ao TDAH. Estes incluem sintomas como ansiedade e depressão [ 32 ].
Os canabinoides também têm propriedades anti-inflamatórias [ 20 ]. Esta propriedade pode ajudar a reduzir a neuroinflamação de baixo grau, que piora os sintomas [ 17 ].
Por que há escassez de Adderall?
O país está atualmente enfrentando uma escassez de Adderall. Em 12 de outubro de 2022, o FDA confirmou a escassez [ 3 ].
A National Community Pharmacists Association (NCPA) conduziu uma pesquisa sobre farmácias comunitárias em agosto de 2022. Os resultados mostraram que 64% das 360 farmácias participantes disseram que estavam tendo problemas para obter Adderall [ 29 ].
Podemos esperar que a escassez de Adderall dure cerca de um ou dois meses, diz a CNN citando o FDA [ 4 ].
Os médicos prescrevem Adderall para pacientes com TDAH. É uma mistura de anfetamina e dextroanfetamina e é considerada uma substância controlada. Adderall ajuda a melhorar a concentração e o foco. Ele também aumenta os níveis de norepinefrina e dopamina no cérebro. Esse efeito ajuda a modular o comportamento e o humor.
O país sempre teve um fornecimento inadequado de Adderall desde 2019 [ 5 ]. Os fatores que afetaram o fornecimento incluíram:
- Limitações na produção desta substância controlada da Tabela 2
- Limitações na distribuição do medicamento
- Um número crescente de pessoas usando Adderall
Em 2009, as receitas preenchidas para Adderall totalizaram cerca de US$ 15,5 milhões. Em 2021, quase triplicou para US$ 41 milhões, aumentando em 165% em 13 anos [ 31 ]. Os dados vieram da Symphony Health, a fonte citada pela Bloomberg.
No final de julho de 2022, as coisas pioraram.
A escassez de mão de obra e os atrasos na fabricação na Teva Pharmaceutical agravaram a escassez de Adderall [ 31 ].
A Teva é o principal fornecedor de Adderall do país. Ela vendeu 29,8% do fornecimento de Adderall do país em 2021 por US$ 565 milhões [ 31 ].
A popularidade dos serviços de telessaúde durante a pandemia da COVID-19 também contribuiu para o problema. Mais diagnósticos que necessitavam do uso de Adderall foram feitos. Isso causou um aumento acentuado no número de adultos usando Adderall.
Em 2019, as receitas preenchidas para Adderall totalizaram US$ 35,3 milhões. Esse valor aumentou 16,15% em 2021, para US$ 41 milhões, à medida que a pandemia se espalhava [ 31 ].
A prescrição de Adderall entre adultos de 22 a 44 anos, em particular, aumentou 7,4% entre o segundo trimestre de 2019 e o segundo trimestre de 2020. Mais que dobrou para 15,1% entre o segundo trimestre de 2020 e o segundo trimestre de 2021. A prescrição de Adderall entre pessoas de 0 a 21 anos e pessoas acima de 45 anos permaneceu relativamente estável [ 12 ].
A escassez entre outros fornecedores de Adderall piorou ainda mais a situação.
Em outubro de 2022, nove empresas farmacêuticas relataram problemas no fornecimento de Adderall [ 30 ]. Além da Teva, a lista também incluía Mallinckrodt, Novartis e Lannett. Juntas, elas representam 61,3% das vendas totais de Adderall do país em 2021 [ 31 ].
Quando a escassez de Adderall terminará?
De acordo com a última atualização do FDA sobre a Teva datada de 14 de outubro de 2022, o maior fornecedor de Adderall do país espera se recuperar em novembro a dezembro de 2022. O relatório sobre o SpecGx da Mallinckrodt datado de 12 de outubro de 2022 mostra que a empresa terá restrições de fornecimento de Adderall até janeiro de 2023 [ 8 ].
Se você tiver pouco estoque de Adderall, o FDA recomenda trabalhar com seu médico para determinar as melhores opções de tratamento para sua condição [ 3 ].
Considerações finais: estamos vendo um aumento nos diagnósticos de TDAH?
As taxas de prevalência do transtorno do déficit de atenção e hiperatividade estão aumentando. Esse aumento é visto não apenas entre crianças, mas também em adultos. Fatores que contribuem podem ser maior conscientização sobre TDAH ou mais tempo de tela.
Medicamentos convencionais para TDAH e tratamento comportamental ajudam no controle da doença. No entanto, algumas pessoas também usam cannabis medicinal. Alguns até pararam de tomar seus medicamentos para TDAH enquanto estavam usando cannabis medicinal.
TDAH não é apenas um transtorno da infância. Ele pode continuar na vida adulta. TDAH não tratado pode causar problemas físicos, bem como transtornos emocionais e mentais. Também pode causar problemas sociais, financeiros e legais.
Se você suspeita que um ente querido tem TDAH, procure ajuda imediatamente. Você pode entrar em contato com a National Alliance on Mental Illness (NAMI) em nami.org e 800-950-6264, onde você também encontrará capítulos locais da NAMI.
Referências
- Biederman, J. (2003). Farmacoterapia para transtorno de déficit de atenção/hiperatividade (TDAH) diminui o risco de abuso de substâncias: Descobertas de um acompanhamento longitudinal de jovens com e sem TDAH. The Journal of Clinical Psychiatry , 64 (Suppl11), 3–8. [ 1 ]
- Braaten, E. (2017). 5 coisas que pais e professores precisam saber sobre TDAH . Harvard Health. [ 2 ]
- Centro de Avaliação e Pesquisa de Medicamentos. (2022). FDA anuncia escassez de Adderall . Administração de Alimentos e Medicamentos dos EUA. [ 3 ]
- Charles, R. (2022). Usuários de Adderall enfrentam dificuldades em meio à escassez contínua de medicamentos . CNN. [ 4 ]
- Chuck, E. (2022). FDA confirma escassez de Adderall, com possíveis atrasos até o final do ano . NBC News. [ 5 ]
- Chung, W., Jiang, SF, Paksarian, D., Nikolaidis, A., Castellanos, FX, Merikangas, KR, & Milham, MP (2019). Tendências na prevalência e incidência do transtorno de déficit de atenção/hiperatividade entre adultos e crianças de diferentes grupos raciais e étnicos. JAMA Network Open , 2 (11), e1914344. [ 6 ]
- Cortese, S., Adamo, N., Del Giovane, C., Mohr-Jensen, C., Hayes, AJ, Carucci, S., Atkinson, LZ, Tessari, L., Banaschewski, T., Coghill, D., Hollis, C., Simonoff, E., Zuddas, A., Barbui, C., Purgato, M., Steinhausen, HC, Shokraneh, F., Xia, J., & Cipriani, A. (2018). Eficácia comparativa e tolerabilidade de medicamentos para transtorno de déficit de atenção e hiperatividade em crianças, adolescentes e adultos: uma revisão sistemática e meta-análise de rede. The Lancet Psychiatry , 5 (9), 727–738. [ 7 ]
- Escassez e descontinuações de medicamentos atuais e resolvidas relatadas ao FDA . (2022). Administração de Alimentos e Medicamentos dos EUA. [ 8 ]
- Danielson, ML, Bitsko, RH, Ghandour, RM, Holbrook, JR, Kogan, MD, & Blumberg, SJ (2018). Prevalência de diagnóstico de TDAH relatado pelos pais e tratamento associado entre crianças e adolescentes dos EUA, 2016. Journal of Clinical Child & Adolescent Psychology , 47 (2), 199–212. [ 9 ]
- Fields, L. (2021). Riscos do TDAH não tratado . WebMD. [ 10 ]
- Hergenrather, JY, Aviram, J., Vysotski, Y., Campisi-Pinto, S., Lewitus, GM, & Meiri, D. (2020). Doses de canabinoides e terpenoides estão associadas ao estado de TDAH em adultos de pacientes com cannabis medicinal. Rambam Maimonides Medical Journal , 11 (1). [ 11 ]
- Jain, S. (2022). Aumento acentuado na prescrição de Adderall para adultos de 22 a 44 anos em meio à pandemia de COVID-19 . Trilliant Health. [ 12 ]
- Katzman, MA, Bilkey, TS, Chokka, PR, Fallu, A., & Klassen, LJ (2017). TDAH adulto e transtornos comórbidos: implicações clínicas de uma abordagem dimensional. BMC Psychiatry , 17 (1), 302. [ 13 ]
- Kessler, RC, Adler, L., Barkley, R., Biederman, J., Conners, CK, Demler, O., Faraone, SV, Greenhill, LL, Howes, MJ, Secnik, K., Spencer, T., Ustun, TB, Walters, EE, & Zaslavsky, AM (2006). A prevalência e correlatos do TDAH em adultos nos Estados Unidos: resultados da replicação da Pesquisa Nacional de Comorbidade. American Journal of Psychiatry , 163 (4), 716–723. [ 14 ]
- Knouse, LE, & Safren, SA (2010). Status atual da terapia cognitivo-comportamental para transtorno de déficit de atenção e hiperatividade em adultos. Clínicas psiquiátricas da América do Norte , 33 (3), 497–509. [ 15 ]
- Kolar, D., Keller, A., Golfinopoulos, M., Cumyn, L., Syer, C., & Hechtman, L. (2008). Tratamento de adultos com transtorno de déficit de atenção/hiperatividade. Doença neuropsiquiátrica e tratamento , 4 (2), 389–403. [ 16 ]
- Leffa, DT, Torres, ILS, & Rohde, LA (2018). Uma revisão sobre o papel da inflamação no transtorno de déficit de atenção/hiperatividade. Neuroimunomodulação , 25 , 328–333. [ 17 ]
- Mansell, H., Quinn, D., Kelly, LE, & Alcorn, J. (2022). Cannabis para o tratamento do transtorno de déficit de atenção e hiperatividade: um relato de 3 casos. Cannabis medicinal e canabinoides , 5 , 1–6. [ 18 ]
- Mitchell, JT, Sweitzer, MM, Tunno, AM, Kollins, SH, & McClernon, FJ (2016). “Eu uso maconha para meu TDAH”: uma análise qualitativa de discussões em fóruns online sobre uso de cannabis e TDAH. PLoS ONE , 11 (5), e0156614. [ 19 ]
- Nagarkatti, P., Pandey, R., Rieder, SA, Hegde, VL e Nagarkatti, M. (2009). Canabinóides como novos medicamentos anti-inflamatórios. Química Medicinal Futura , 1 (7), 1333–1349. [ 20 ]
- Centro Nacional de Defeitos Congênitos e Deficiências de Desenvolvimento. (2020). Dados e Estatísticas Sobre TDAH . Centros de Controle e Prevenção de Doenças. [ 21 ]
- Centro Nacional de Defeitos Congênitos e Deficiências de Desenvolvimento. (2021). O que é TDAH? Centros de Controle e Prevenção de Doenças. [ 22 ]
- Instituto Nacional de Saúde Mental. (2021). Transtorno de Déficit de Atenção/Hiperatividade (TDAH) . Institutos Nacionais de Saúde. [ 23 ]
- Pesquisa Nacional de Saúde Infantil (NSCH) Consulta de Dados Interativos . (2021). Administração de Recursos e Serviços de Saúde. [ 24 ]
- Pfiffner, LJ, & Haack, LM (2014). Gestão do comportamento para crianças em idade escolar com TDAH. Clínicas psiquiátricas infantis e adolescentes da América do Norte , 23 (4), 731–746. [ 25 ]
- Ra, CK, Cho, J., Stone, MD, De La Cerda, J., Goldenson, NI, Moroney, E., Tung, I., Lee, SS, & Leventhal, AM (2018). Associação do uso de mídia digital com sintomas subsequentes de transtorno de déficit de atenção/hiperatividade entre adolescentes. JAMA , 320 (3), 255–263. [ 26 ]
- Shaw, M., Hodgkins, P., Caci, H., Young, S., Kahle, J., Woods, AG, & Arnold, LE (2012). Uma revisão sistemática e análise de resultados de longo prazo no transtorno de déficit de atenção e hiperatividade: efeitos do tratamento e não tratamento. BMC Medicine , 10 . [ 27 ]
- Song, P., Zha, M., Yang, Q., Zhang, Y., Li, X., & Rudan, I. (2021). A prevalência do transtorno de déficit de atenção e hiperatividade em adultos: uma revisão sistemática global e meta-análise. Journal of Global Health , 11 . [ 28 ]
- Pesquisa: Três Quartos das Farmácias Comunitárias Relatam Escassez de Pessoal . (2022). Associação Nacional de Farmacêuticos Comunitários (NCPA). [ 29 ]
- Swetlitz, I. (2022a). A escassez de Adderall deve continuar por meses nos EUA . [ 30 ]
- Swetlitz, I. (2022b). A Teva está enfrentando interrupções no fornecimento de Adderall à medida que a demanda por medicamentos para TDAH aumenta . Bloomberg. [ 31 ]
- Tambaro, S., & Bortolato, M. (2012). Agentes relacionados a canabinoides no tratamento de transtornos de ansiedade: conhecimento atual e perspectivas futuras. Patentes recentes sobre descoberta de medicamentos para o SNC , 7 (1), 25–40. [ 32 ]
- TDAH adulto não diagnosticado: um alto custo para a sociedade . (2015). Associação de transtorno de déficit de atenção. [ 33 ]
- TDAH não tratado: riscos ao longo da vida . (2014). Crianças inteligentes com dificuldades de aprendizagem. [ 34 ]
- Visser, SN, Danielson, ML, Wolraich, ML, Fox, MH, Grosse, SD, Valle, LA, Holbrook, JR, Claussen, AH, & Peacock, G. (2016). Sinais vitais: padrões nacionais e específicos de cada estado de tratamento de transtorno de déficit de atenção/hiperatividade entre crianças seguradas de 2 a 5 anos — Estados Unidos, 2008–2014. MMWR. Relatório semanal de morbidade e mortalidade , 65 (17), 443–450. [ 35 ]
- Xu, G., Strathearn, L., Liu, B., Yang, B., & Bao, W. (2018). Tendências de vinte anos no diagnóstico de transtorno de déficit de atenção/hiperatividade entre crianças e adolescentes dos EUA, 1997-2016. JAMA Network Open , 1 (4), e181471. [ 36 ]